MEDICINA
Pripremila: Gordana Tomljenović
Ass. dr sci. med. Tatjana Potpara i dr Marina Ličina
Atrijalna fibrilacija
Kad srce počne da „preskače“...
U poslednjih deceniju i po, u svetu se beleži takav porast učestalosti ove pretkomorske aritmije da je krajem prošlog veka proglašena za nezaraznu kardiovaskularnu epidemiju. O karakteristikama ove bolesti, o njenom potencijalu da uzrokuje moždani udar, govore stručnjaci Klinike za kardiologiju KCS, ass. dr sci. med. Tatjana Potpara i dr Marina Ličina.
 |
Ass. dr sci. med. Tatjana Potpara |
Normalno, zdravo srce kuca uglavnom ritmično (pravilno), brzinom od 50-100 otkucaja u minutu, uz fiziološka ubrzanja do 150-170 otkucaja u minutu u toku vrlo intenzivne fizičke aktivnosti. Osećaj da je srčani rad poremećen, da srce učestalo „preskače“ ili da „zastajkuje“, kod većine ljudi izaziva uznemirenost i strah od bliske smrti, pa na to intenzivno reaguju i traže pomoć. Srčane aritmije su vrlo raznolike i mnoge nisu neposredno opasne, ali ih ne treba zanemariti jer vremenom mogu da uzrokuju niz štetnih posledica (na primer, da oštete prethodno zdravo srce ili povećaju rizik od ishemijskog moždanog udara - šloga).
Ass. dr sci. med. Tatjana Potpara, načelnik Odeljenja intenzivne nege u aritmologiji Klinike za kardiologiju Kliničkog centra Srbije, ukazuje na kompleksnost srčanih aritmija u zavisnosti od okolnosti u kojima se javljaju, stanja kardiovaskularnog sistema i ukupnog zdravlja osobe koju pogode. Nisu sve aritmije jednako opasne, kaže dr Potpara, naročito ne neposredno, ali ih ima puno raznih vrsta. Naša sagovornica za ovu priliku deli ih u dve velike grupe: pretkomorske i komorske aritmije. U većini slučajeva, aritmije kod osoba sa strukturno zdravim srcem imaju povoljnu prognozu (pod uslovom da nije reč o takozvanom kongenitalnom aritmogenom sindromu), dok je pojava aritmija kod osoba sa već obolelim, strukturno oštećenim srcem obično nepovoljan prognostički znak.
Atrijalna fibrilacija (AT) je najučestalija srčana aritmija u kliničkoj praksi. Reč je o pretkomorskoj aritmiji koja se može javiti na prividno potpuno zdravom srcu, ali i kada je srčani mišić više ili manje već oštećen drugim bolestima. Pojava AT najčešće ne ugrožava život neposredno, ali nepravilan i ubrzan srčani rad obično uzrokuje izražene simptome i vremenom može da dovede do niza komplikacija.
Dva odsto ukupne svetske populacije odraslih trenutno ima ovu vrstu aritmije. Procenjuje se da oko šest miliona Evropljana i još više Amerikanaca u ovom trenutku ima AT. Štaviše, broj obolelih je u stalnom porastu pa je, krajem prošlog veka, atrijalna fibrilacija proglašena nezaraznom kardiovaskularnom epidemijom.
Faktori rizika
 Faktori rizika za ovu aritmiju su pre svega uznapredovalo životno doba, a zatim i bolesti koje na razne načine strukturno ili funkcionalno oštećuju srčani mišić. U savremenom svetu, AT se najčešće javlja kod obolelih od arterijske hipertenzije, suženja koronarnih arterija i/ili generalizovane ateroskleroze, kardiomiopatija i šećerne bolesti. Ova aritmija može da se pojavi i kod mladih, prividno sasvim zdravih ljudi, koji na srcu nemaju makroskopski vidljiva oštećenja, ali imaju funkcionalni „električni“ poremećaj određenih delova srčanog mišića koji svojom pojačanom aktivnošću uzrokuju aritmiju. U takvim slučajevima reč je o izolovanoj AT za koju u našem jeziku nema adekvatnog naziva, a u angloameričkoj literaturi se zo. Na osnovu pomenutih karakteristika, navodeći grubu podelu AT, dr Potpara izdvaja dva njena oblika: električni (srce je zdravo, a poremećaj je funkcionalan) i strukturni oblik (mehanizam nastanka aritmije je kompleksniji zato što na srcu već postoje strukturna oštećenja koja utiču i na srčanu funkciju). Faktori rizika za ovu aritmiju su pre svega uznapredovalo životno doba, a zatim i bolesti koje na razne načine strukturno ili funkcionalno oštećuju srčani mišić. U savremenom svetu, AT se najčešće javlja kod obolelih od arterijske hipertenzije, suženja koronarnih arterija i/ili generalizovane ateroskleroze, kardiomiopatija i šećerne bolesti. Ova aritmija može da se pojavi i kod mladih, prividno sasvim zdravih ljudi, koji na srcu nemaju makroskopski vidljiva oštećenja, ali imaju funkcionalni „električni“ poremećaj određenih delova srčanog mišića koji svojom pojačanom aktivnošću uzrokuju aritmiju. U takvim slučajevima reč je o izolovanoj AT za koju u našem jeziku nema adekvatnog naziva, a u angloameričkoj literaturi se zo. Na osnovu pomenutih karakteristika, navodeći grubu podelu AT, dr Potpara izdvaja dva njena oblika: električni (srce je zdravo, a poremećaj je funkcionalan) i strukturni oblik (mehanizam nastanka aritmije je kompleksniji zato što na srcu već postoje strukturna oštećenja koja utiču i na srčanu funkciju).
Kad je o simptomima reč, dr Potpara ističe da je AT veliki imitator različitih srčanih poremećaja jer može da se manifestuje pojavom bola u grudima koji podseća na anginu pektoris, gušenjem ili nedostatkom vazduha koji pobuđuju sumnju na srčano popuštanje, vrtoglavicom ili čak potpunim gubitkom svesti.
Najčešći znak aritmije je osećaj ubrzanog ili nepravilnog srčanog rada. Pored toga, AT može da počne i potpuno asimptomatski tako da se kod 2-30 % pacijenata otkriva sasvim slučajno, kada odu na pregled iz nekog drugog razloga. Dešava se, na žalost, i da prvi znak aritmije bude šlog, kod osobe koja nije ni bila svesna da ima poremećaj srčanog rada.
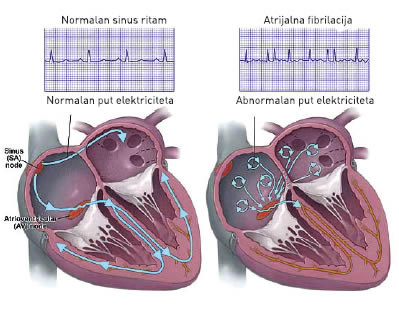 Pojava AT nosi sa sobom tri vrste problema. Prvo, simptomi aritmije su najčešće vrlo neprijatni, uznemiravaju pacijenta i značajno mu remete kvalitet života. Drugo, nelečena aritmija oštećuje zdravo srce. Ako srce duže vreme radi nekontrolisano, vremenom može da dođe do uvećanja srčanih šupljina i slabljenja funkcije srca. Treći, najveći problem AT, koji kardiologija danas smatra najznačajnijim zbog toga što najbrutalnije ugrožava život obolelog, jeste povećan rizik od ishemijskog moždanog udara (IMU) - šloga. Smatra se da svaka šesta osoba koja doživi šlog zapravo ima ovu pretkomorsku aritmiju koja je i uzročnik IMU. Ukratko, IMU kod osobe sa atrijalnom fibrilacijom najčešće nastaje otkidanjem dela ugruška krvi koji se tokom AT formirao u jednoj srčanoj šupljini (aurikuli leve pretkomore). Otkinuti ugrušak krvi cirkulacijom dospeva do neke od grana glavnih moždanih arterija, zapuši je i deo moždanog tkiva odumire usled prekida cirkulacije i nedostatka kiseonika. Moždani udar uzrokovan atrijalnom fibrilacijom po pravilu je masivniji, teže se leči i češće ostavlja trajne neurološke posledice ili se završava fatalno u poređenju sa moždanim udarima usled drugih uzroka. Pojava AT nosi sa sobom tri vrste problema. Prvo, simptomi aritmije su najčešće vrlo neprijatni, uznemiravaju pacijenta i značajno mu remete kvalitet života. Drugo, nelečena aritmija oštećuje zdravo srce. Ako srce duže vreme radi nekontrolisano, vremenom može da dođe do uvećanja srčanih šupljina i slabljenja funkcije srca. Treći, najveći problem AT, koji kardiologija danas smatra najznačajnijim zbog toga što najbrutalnije ugrožava život obolelog, jeste povećan rizik od ishemijskog moždanog udara (IMU) - šloga. Smatra se da svaka šesta osoba koja doživi šlog zapravo ima ovu pretkomorsku aritmiju koja je i uzročnik IMU. Ukratko, IMU kod osobe sa atrijalnom fibrilacijom najčešće nastaje otkidanjem dela ugruška krvi koji se tokom AT formirao u jednoj srčanoj šupljini (aurikuli leve pretkomore). Otkinuti ugrušak krvi cirkulacijom dospeva do neke od grana glavnih moždanih arterija, zapuši je i deo moždanog tkiva odumire usled prekida cirkulacije i nedostatka kiseonika. Moždani udar uzrokovan atrijalnom fibrilacijom po pravilu je masivniji, teže se leči i češće ostavlja trajne neurološke posledice ili se završava fatalno u poređenju sa moždanim udarima usled drugih uzroka.
Prevencija moždanog udara
Lečenje AT je kompleksno i zahteva detaljno sagledavanje stanja zdravlja svakog pojedinačnog obolelog jer „podloga“ za nastanak aritmije nije ista kod svakoga niti su rizici od komplikacija isti kod svih pacijenata (pridružene bolesti, životno doba obolelog, itd.). Govoreći o riziku od moždanog udara, dr Potpara ističe da se u cilju prevencije već dugo koristi veoma efikasna terapija oralnim antikoagulantnim lekovima koji smanjuju prirodnu sklonost prema zgrušavanju krvi redukovanjem stvaranja takozvanog faktora koagulacije u jetri. Ovi lekovi (antagonisti vitamina K) smanjuju rizik od šloga za skoro dve trećine (67 %), a jedna su od najefikasnijih medikamentnih terapija u medicini, prisutna u armamentarijumu lekova gotovo šest decenija. Međutim, delujući na koagulaciona svojstva krvi - sprečavajući zgrušavanje - ovi lekovi ujedno povećavaju rizik od raznih krvarenja. Pri tome, antagonisti vitamina K imaju vrlo uzak terapijski prozor pa, ako je doza premala, nemaju odgovarajuće dejstvo; a ako je previsoka, pacijent je izložen riziku od krvarenja, uključujući i krvarenja u moždanom tkivu ili između moždanih ovojnica, koja neposredno ugrožavaju život i često se završavaju fatalno. S tim u vezi javlja se i problem sa doziranjem antagonista vitamina K, zato što je dejstvo ovih lekova teško predvidljivo - zavisi od genetskih karakteristika osobe, od načina njene ishrane, od drugih lekova koje uzima - i može znatno da osciluje kroz vreme.
Kontrola INR-a
 |
Dr Marina Ličina |
Podaci koje pacijent daje lekaru o ranijem stanju svog zdravlja (anamneza), kao i kasnija redovna kontrola parametra krvi koji informiše o tome da li je pacijent u opsegu antikoagulantne terapije – tzv. protrombinsko vreme (INR) - od najvećeg je značaja za lečenje bolesnika sa atrijalnom fibrilacijom.
Dr Marina Ličina, klinički lekar u Odeljenju intenzivne nege u aritmologiji Klinike za kardiologiju Kliničkog centra Srbije, ističe da je, kroz anamnezu, vrlo bitno utvrditi početak aritmije, njene simptome kao i da li se aritmija javlja u epozodama ili traje duže vreme. Ti podaci su veoma značajni za određivanje optimalnog lečenja.
Oralni antikoagulansi su lekovi koji služe za „razređivanje“ krvi, odnosno za sprečavanje nastajanja krvnih grušaka, čime se preveniraju najteže komplikacije AT. S obzirom na njihova ograničenja, na nepredvidljivost delovanja kod individualnih pacijenata i oscilovanje dejstva kroz vreme, doze tih lekova (kod nas se najčešće koriste farin i sinkum ), moraju se redovno kontrolisati. Radi utvrđivanja INR-a, koji kod obolelog od AT koji uzima oralnu antikoagulantnu terapiju treba da se kreće u rasponu od 2 do 3, krv treba redovno da se vadi i laboratorijski analizira. U početku primene antikoagulantne terapije, potrebna je nešto češća kontrola INR-a, na svakih nekoliko ili na sedam dana. Kad se odgovarajuća vrednost INR-a ustali, može se kontrolisati i jednom mesečno. Pacijenti ne treba da gube iz vida, zaključuje dr Ličina, da je to jedna od najvažnijih strategija u lečenju i sprečavanju komplikacija atrijalne fibrilacije. |
Iznenadna smrt na sportskom terenu
Da li intenzivan fizički napor u sportu može biti faktor rizika za pojavu aritmije? Dr Potpara kaže da su osobama sa zdravim srcem dozvoljeni svi amaterski ili rekreativni sportovi, ali da savremeni profesionalni sport donosi neke nove rizike zato što podrazumeva ekstremna fizička naprezanja, pa otuda u novije vreme pojava iznenadnih smrti na sportskim terenima. U više takvih slučajeva se pokazalo da je reč o prividno zdravim mladim ljudima, bar kad je reč o rutinskim kardiološkim pregledima, na kojima se lako previde diskretne abnormalnosti. Ali, kao po pravilu, ti ljudi su imali urođene strukturne ili funkcionalne defekte u kardiovaskularnom sistemu, koji su pod ekstremnim fizičkim naprezanjem izazvali fatalne posledice. Sportistima kod kojih se ovo prepozna zabranjuje se profesionalno bavljenje sportom, a osobama sa AT, koje su istovremeno na doživotnoj antikoagulantnoj terapiji, zbog povećanog rizika od krvarenja se zabranjuju kontaktni profesionalni sportovi. |
Osoba obolela od AT, sa umerenim ili visokim rizikom od moždanom udara, doživotno treba da uzima antikoagulantnu terapiju pa se problem odgovarajućeg doziranja oralnog antikoagulansa rešava redovnim kontrolisanjem jednog parametra iz krvi (vidi okvir Kontrola INR-a) koji lekarima daje informaciju da li je pacijent u terapijskom opsegu ili nije, odnosno da li je postignuta potrebna jačina antikoagulantnog efekta. Saradnja pacijenta je od vrhunskog značaja kad je reč o redovnoj kontroli traženog parametra i održavanju potrebnog antikoagulantnog efekta tokom dužeg vremenskog perioda. Dr Potpara naglašava da su pacijenti uglavnom vrlo disciplinovani neko vreme, pola godine ili godinu, a da mnogi kasnije „posustaju“, vremenom gubeći iz vida glavni razlog za uzimanje antikoagulantne terapije i kontrolisanje intenziteta antikoagulantnog efekta.
Novi antikoagulansi
U poslednjih nekoliko godina se desila prava revolucija u toj oblasti terapije. Kliničke studije koje su ispitivale efikasnost i bezbednost sasvim novih vrsta antikoagulantnih lekova sa drugačijim farmakološkim osobinama dale su, prema rečima dr Potpare, više nego ohrabrujće rezultate. Tri nova medikamenta ( dabigatran, rivaroksaban i apiksaban ) daleko su jednostavniji za upotrebu, imaju vrlo predvidljivu jačinu delovanja koja uglavnom ne zavisi od drugih parametara, bezbedniji su a jednako su efikasni (ili čak efikasniji u odnosu na „stare“ antikoagulantne lekove). Za razliku od antagonista vitamina K, novi medikamenti imaju sasvim drugačiji mehanizam dejstva, primenjuju se u fiksnim dozama, ne zahtevaju redovna vađenja krvi radi kontrole jačine antikoagulantnog dejstva i drastično smanjuju rizik od intrakranijalnih (moždanih) krvarenja. Klinička upotreba novih antikoagulantnih lekova u svetu je počela, odobreni su u Zapadnoj Evropi, delovima jugoistočne i istočne Evrope, u SAD, Australiji, Kini, Japanu i drugim zemljama, i sa nekima od njih ( dabigatran ) već postoji dvogodišnje ili trogodišnje iskustvo. U ispitivanju je i niz antikoagulantnih medikamenata te se očekuje da će u dogledno vreme njihov izbor biti veći. Kod nas ih još nema, ali dr Potpara najavljuje da se primena novih lekova u Srbiji može očekivati već početkom naredne godine.
Koronarna bolest i srčana aritmija
Kombinacija koronarne bolesti i AT je poseban izazov kad je reč o lečenju aritmije i doživotnoj prevenciji moždanog udara. Tada se, prema rečima dr Tatjane Potpare, rešavaju dva problema, koji zapravo vode u treći. Reč je o obolelima sa suženjima koronarnih krvnih sudova kojima su zbog toga u krvne sudove često ugrađeni takozvani stentovi. Njima je, sa jedne strane, neophodna terapija za sprečavanje tromboze stenta (stvaranja krvnog ugruška u stentu), ali i terapija za prevenciju moždanog udara koji bi mogla izazvati AT, sa druge strane. Značajno je da ove dve terapije imaju aditivni efekat kad je reč o riziku od raznih krvarenja, te je kod ovih bolesnika taj rizik značajno povećan.
Pitanje optimalne prevencije dveju tromboza i tromboembolijskih komplikacija još nije potpuno definisano. Prema podacima iz opservacionih studija i manjih istraživanja, kod bolesnika na „trostrukoj“ terapiji mortalitet je značajno manji nego kod onih koji dobiju samo jednu ili drugu antitrombotičnu terapiju, ali su krvarenja češća. Ispitivanja novih antikoagulantnih lekova takođe imaju za cilj da se pronađe formula - prihvatljiv rizik od krvarenja plus maksimalna prevencija tromboza. |
Gordana Tomljenović
Kompletni tekstove sa prilozima potražite u magazinu "PLANETA" - štampano izdanje ili u ON LINE prodaji Elektronskog izdanja
|

